Мужское бесплодие – нарушение репродуктивной функции мужчины, выражающееся в невозможности получения потомства. Чаще всего мужское бесплодие является результатом качественных и количественных изменений сперматозоидов в эякуляте вследствие перенесенных ранее воспалительных заболеваний половых органов, инфекционных и хронических заболеваний, воздействия химических факторов на организм. В 40-50% случаев это становится причиной неудачного брака. Это может обернуться распадом семьи и личной трагедией.
Десятая часть всех пар не может зачать ребенка без помощи лекарств. На женское бесплодие приходится 40%, на мужское — 45%, остальные 15% составляют случаи иммунной несовместимости супругов и редкие формы бесплодия.
Симптомы мужского бесплодия
Многие мужчины могут даже не подозревать о своем бесплодии, так как потенция не нарушена, а симптомов просто нет, кроме отсутствия беременности у здоровой партнерши при регулярных половых контактах как симптоме.
Проявления бесплодия ощущаются в тех случаях, когда имеется заболевание, вызвавшее его:
- При варикоцеле 2 и 3 степени могут наблюдаться тянущие боли и чувство тяжести в мошонке, варикозное расширение вен.
- Инфекции, передающиеся половым путем, могут проявляться зудом и проблемами с мочеиспусканием.
- При наличии набухания молочных желез, недоразвитости яичек и избыточного веса можно заподозрить гормональную дисфункцию.
- Отсутствие сперматозоидов свидетельствует об аспермии.
Причиной мужского бесплодия могут быть факторы внешней среды, такие как:
- Промышленные химикаты. Длительное воздействие бензола, толуола, ксилола, пестицидов, гербицидов, органических растворителей, красок и свинца отрицательно влияет на качество и количество спермы.
- Тяжелые металлы. Воздействие свинца или других тяжелых металлов также может ингибировать сперматогенез.
- Облучение или рентген. Воздействие радиации может значительно уменьшить количество сперматозоидов в сперме. Как правило, эффект обратим, и через некоторое время параметры спермы возвращаются к нормальным значениям. При высоких дозах радиации производство сперматозоидов может быть необратимо нарушено.
- Перегрев яичек. Повышение температуры мошонки отрицательно сказывается на сперматогенезе. Частое посещение саун и бань может ухудшить качество спермы. Длительное сидение, тесная одежда и нижнее белье, а также работа с ноутбуком на коленях также могут повысить температуру мошонки и негативно повлиять на выработку спермы.

Образ жизни, вредные привычки и профессиональные условия также влияют на мужскую фертильность:
- Употребление наркотиков. Кокаин и марихуана оказывают обратимое негативное влияние на количественные и качественные показатели спермы.
- Чрезмерное употребление алкоголя. Злоупотребление алкоголем может снизить уровень тестостерона, вызвать эректильную дисфункцию и уменьшить выработку спермы. Заболевания печени, вызванные чрезмерным употреблением алкоголя, также приводят к проблемам с фертильностью.
- Курение табака. У курящих мужчин качество спермы значительно хуже, чем у некурящих. Пассивное курение также может повлиять на мужскую фертильность.
- Эмоциональное напряжение. Гормоны, вырабатываемые при стрессе, подавляют секрецию веществ, стимулирующих сперматогенез. Длительный и сильный стресс может привести к значительным изменениям показателей спермы.
- Лишний вес. Ожирение вносит дисбаланс в нормальный гормональный статус мужчины, что приводит к снижению мужской фертильности.
- Профессиональный риск. Мужчины определенных профессий, например водители или сварщики, подвержены большему риску бесплодия, чем другие мужчины.
У 30% мужчин с нарушенными показателями спермы не удается установить причину, мы называем эту форму мужского бесплодия идиопатической).
Диагностика
Чтобы узнать, поддается ли лечению мужское бесплодие, необходимо пройти полное обследование репродуктивной системы. После консультации с врачом и первичного осмотра пациент проходит обязательные диагностические исследования – спермограмму и анализ крови на гормоны. При необходимости назначают дополнительные процедуры (УЗИ органов малого таза, дуплексное сканирование сосудов.
Спермограмма является основным тестом для определения фертильности. Для подтверждения достоверности необходимо повторить 2-3 раза, соблюдая обязательное требование к подготовке: воздержание от половых контактов и мастурбации в течение 2-3 дней (но не более 5 дней).
Основные показатели:
- Объем — 2-5 мл (чайная ложка). Снижение значения свидетельствует о гипофункции половых желез. Объем спермы менее 2 мл снижает вероятность зачатия.
- Кислотно-щелочной баланс влияет на подвижность сперматозоидов. Нормальное значение pH 7,2–8. В кислой среде сперматозоиды теряют подвижность и быстро погибают.
- Вязкость — не более 20,0 мм (в идеале — 5,0 мм). Слишком вязкая сперма не дает гаметам двигаться в нужном направлении.
- Период разжижения — до 60 минут.
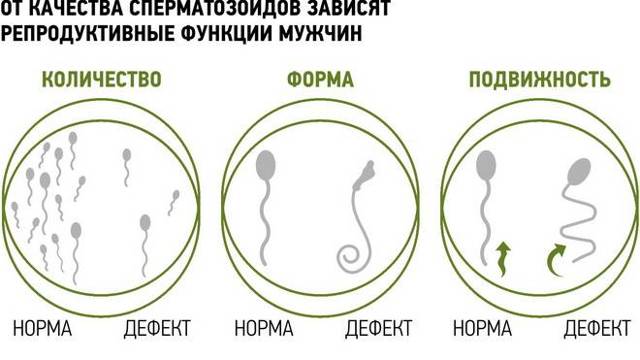
- Общее количество сперматозоидов в эякуляте не менее 60 миллионов.
- Количество в 1 мл — не менее 20 млн шт.
Подвижность сперматозоидов определяет их способность безопасно пройти через цервикальный канал и достичь яйцеклетки. Для этого их движения должны быть достаточно быстрыми и направлены по прямой. Это характерно не для всех сперматозоидов, поэтому при оценке подвижности принято использовать специальную градацию:
- Категория А – абсолютная норма: сперматозоиды движутся быстро и прямолинейно.
- Категория B – движение по прямой, но с меньшей скоростью.
- Категория С — двигаться быстро, но не по прямой (делать вращательные движения на месте или по кругу). У таких гамет мало шансов достичь яйца. Причина патологии – нарушение строения шейки или хвостика спермия.
- Категория D — полностью неподвижные клетки.
В эякуляте здорового мужчины концентрация клеток категории А и В должна быть не менее 50%, из них категории А — не менее 25%. При снижении этого показателя диагностируют астенозооспермию (70% случаев мужского бесплодия). При отсутствии подвижных сперматозоидов ставится диагноз некрозооспермия.
Профилактика мужского бесплодия
Некоторые виды мужского бесплодия (особенно вызванные наследственными заболеваниями) предотвратить невозможно. Однако нарушения репродуктивной функции часто обусловлены нездоровым образом жизни, курением и другими факторами, не связанными с заболеванием. Чтобы избежать проблем со здоровьем и потом не лечить бесплодие, придерживайтесь следующих рекомендаций:
- полноценный отдых и достаточное время сна;
- будьте физически активны – занимайтесь спортом, регулярно гуляйте на свежем воздухе;
- избегать или минимизировать употребление алкоголя, не курить;
- избегать перегрева яичек;
- исключить воздействие вредных веществ (тяжелых металлов, пестицидов и других токсинов);
- своевременно лечить заболевания репродуктивной системы, эндокринные заболевания и др.
выполнение этих рекомендаций не только предотвратит бесплодие, но и поможет вам справиться с ним, если вы все же столкнулись с этой неприятной проблемой. И помните, что лечить мужское бесплодие нужно только под наблюдением врача.

Как лечить мужское бесплодие
Быстрый визит к специалисту и качественная диагностика часто помогают решить проблему бесплодия быстро и без радикальных вмешательств. В зависимости от причины мужского бесплодия врач может выбрать следующие направления лечения:
- Хирургический. Этот тип лечения используется для удаления варикоцеле или закупорки семявыносящего протока.
- Медицина. Медикаментозное лечение необходимо при инфекциях, иммунных и гормональных нарушениях.
- Искусственная инсеминация – применяется при низком качестве семенной жидкости и иммунологической несовместимости партнера.
- Экстракорпоральное оплодотворение при невозможности зачать мужчину.
- Психологическая адаптация.
Правильное и эффективное лечение может назначить только врач (уролог и андролог). Самолечение может навредить и усугубить заболевание. Быстрое обращение к врачу, выполнение всех рекомендаций и здоровый образ жизни помогут побороть мужское бесплодие